Acné vulgar
Definición
El acné vulgar es una enfermedad inflamatoria crónica, de origen multifactorial, que afecta la unidad pilosebácea y que se caracteriza por la presencia de comedones, pápulas, pústulas y nódulos. Estas lesiones pueden aparecer de forma simultánea y su extensión y gravedad es variable.
El acné suele autolimitarse, pero como secuela puede dejar cicatrices persistentes y/o hiperpigmentación posinflamatoria.
Se localiza en áreas ricas en folículos pilosebáceos, como la cara y el tronco; en especial, la cara anterior del tórax y la región superior del dorso, sitios que se encuentran bajo la influencia de los andrógenos.
El acné se relaciona con trastornos psicosociales, desde mayor tendencia a la timidez hasta ideación suicida, pasando por aislamiento social y depresión.
Epidemiología y patogenia
Es una dermatosis de alta prevalencia, variable según la edad y con un importante componente genético.
El acné suele comenzar en la pubertad y se acompaña de otros signos puberales, como el desarrollo piloso axilar, que marca el inicio de esta etapa. En este período, la prevalencia alcanza el 85 % y predominan los comedones. Antes que esto, existe el acné neonatal, en el contexto de la estimulación folicular por parte de los andrógenos suprarrenales.
Luego de la adolescencia, la prevalencia decrece, aunque puede persistir más allá de la tercera década.
La patogenia del acné puede resumirse en cuatro factores que se relacionan entre sí y que se encuentran bajo influencias hormonales:
- Alteración en la queratinización: hiperproliferación epidérmica folicular
- Exceso en la producción de sebo por la glándula sebácea
- Liberación de mediadores inflamatorios
- Colonización y actividad del Cutibacterium acnes(anteriormente llamado Propionibacterium acnes)
ALTERACIÓN EN LA QUERATINIZACIÓN: HIPERPROLIFERACIÓN EPIDÉRMICA FOLICULAR
Es el paso inicial en el desarrollo del acné y comienza con la formación del microcomedón. Se forma por hiperproliferación de las células córneas, que quedan retenidas, cuando normalmente se desprenden hacia la luz del folículo y se eliminan al exterior, lo que da como resultado un tapón hiperqueratósico.
EXCESO EN LA PRODUCCIÓN DE SEBO POR LA GLÁNDULA SEBÁCEA
Las glándulas sebáceas se encuentran bajo la influencia de hormonas y neuropéptidos; el principal estímulo es por parte de los andrógenos. Estos son sintetizados en las gónadas y glándulas suprarrenales y en las propias glándulas sebáceas; mediante enzimas como la 5α reductasa y la 3β y 17β hidroxiesteroide deshidrogenasa, son metabolizados a formas más potentes: la testosterona y la 5α-dihidrotestosterona (DHT). Se contempla que la DHT tiene una afinidad por el receptor androgénico de 5 a 10 veces más potente que la testosterona y es considerada el principal regulador en la producción del sebo.
Las concentraciones de andrógenos y, por ende, la estimulación de la glándula sebácea comienzan en el período neonatal. Desde el nacimiento y por 6 a 12 meses, en los varones existe producción testicular de testosterona, estimulada por la concentración aumentada de hormona luteinizante (LH, por su sigla en inglés). Y tanto en niños como en niñas, durante el primer año de vida, hay una producción marcada de dehidroepiandrosterona (DHEA) y su sulfato (DHEAS) en las glándulas suprarrenales. Esto significa que las hormonas presentes durante el primer año de vida son consecuencia de la producción gonadal y suprarrenal, y no de las hormonas maternas circulantes.
Los valores de andrógenos, luego del año, se mantienen bajos hasta aproximadamente los 7 u 8 años, momento en el cual las glándulas suprarrenales aumentan de nuevo la síntesis de DHEAS, lo que marca el estímulo de la glándula sebácea y el comienzo en la formación de comedones.
En cuanto a los estrógenos, se desconoce el efecto en la estimulación de la producción del sebo. Se sabe, en cambio, que el acné tiende a mejorar con dosis bajas de estrógenos presentes en los anticonceptivos orales.
LIBERACIÓN DE MEDIADORES INFLAMATORIOS
El tipo de respuesta inflamatoria va a determinar la presentación clínica. Antes del inicio de la hiperqueratinización, la interleuquina-1 (IL‑1) y el número de linfocitos T CD4+ aumentan alrededor del folículo pilosebáceo. Si en la respuesta inflamatoria predominan los neutrófilos, estos darán lugar a la formación de pústulas. La llegada de linfocitos, células gigantes y neutrófilos, en cambio, da lugar a pápulas inflamatorias, nódulos y quistes. Además, según el grado de inflamación, se generarán cicatrices permanentes. La respuesta inflamatoria específica retardada se asocia a mayor formación de cicatrices.
COLONIZACIÓN Y ACTIVIDAD DEL CUTIBACTERIUM ACNES
El Cutibacterium acnes es un bacilo grampositivo, anaerobio, pero con cierta «aerotolerancia», que se encuentra en la profundidad del folículo pilosebáceo, forma parte de la microbiota de la piel, y es considerado como comensal, más que como agente patógeno. La gravedad del acné no se relaciona con mayor presencia del C. acnes en el folículo, por lo que se postula que existen cepas con mayor patogenicidad que otras, o bien que existe mayor respuesta por parte de los monocitos de sangre periférica que liberan citoquinas frente al estímulo de la bacteria.
El C. acnes produce porfirinas, protoporfirina III en su mayoría. Su acción patógena se debe a la liberación directa de lipasas, enzimas y quimiocinas que contribuyen a la rotura del comedón; esto estimula la respuesta inflamatoria en los queratinocitos que producen especies reactivas del oxígeno y otros mediadores inflamatorios.
Clasificación
La clasificación del acné fue variando a lo largo del tiempo, lo que llevó a que existan diversas clasificaciones, basadas en el tipo de lesión predominante, en el número de lesiones, en la edad de presentación o en la localización.
El Grupo Latinoamericano de Estudio de Acné (GLEA) propuso una clasificación que fue publicada en 2007, con modificaciones en 2012 y ciertos aportes de la OMS-Unicef en años subsiguientes (tabla 1).
Tabla 1. Clasificación propuesta por el Grupo Latinoamericano de Estudio de Acné (GLEA). Las diferentes clasificaciones pueden combinarse entre sí
| Según edad de presentación (los límites pueden superponerse) | Neonatal (0 a 30 días) Del lactante (1 a 24 meses) Infantil (2 a 7 años) Preadolescente (8 a 11 años) Adolescente (12 a 24 años) Del adulto (a partir de los 25 años) |
| Según el grado de severidad | Leve: <20 elementos Moderado: 20 a 50 elementos Severo: >50 elementos |
| Según la lesión predominante | Comedónico Papulopustuloso/Noduloquístico |
| Formas especiales | Fulminans (más común de 13 a 16 años) Conglobata (más común de 18 a 30 años) |
Manifestaciones clínicas
El acné se caracteriza por la presencia de polimorfismo lesional (fotos 1, 2a y 2b, 3a y 3b), compuesto por las siguientes lesiones:
- Comedones: son llamadas «lesiones de retención» y se producen por descamación de células queratinizadas que dilatan el conducto pilosebáceo. Según el tamaño y si se comunican o no con el exterior, se subdividen de la siguiente manera:
- Comedones cerrados (puntos blancos)
- Comedones abiertos (puntos negros; adquieren el color debido a la oxidación de la melanina)
- Macrocomedones o microquistes que tienen un tamaño de 3 a 5 mm y suelen localizarse en la región superior y lateral de mejillas y en la región periauricular
- Pápulas: lesiones inflamatorias, eritematosas, firmes y palpables. Suelen medir de 1 a 3 mm, pero pueden llegar a 1 cm. Pueden evolucionar a otras lesiones, o bien involucionar de forma espontánea.
- Pústulas: lesiones elementales con contenido purulento. Suelen ser superficiales, se ven blanquecinas y miden no más de 3 mm, pero existen pústulas profundas en formas severas de acné que son de mayor tamaño y cuya resolución demora entre 2 y 6 semanas.
- Nódulos: lesiones rojizas, profundas, con un tamaño que varía entre 0,5 y 2 cm. Su consistencia es firme y son levemente dolorosos. De evolución variable, pueden formar pústulas profundas, reblandecerse, romperse y eliminar material serosanguinolento, o pueden ulcerarse y volverse secretantes. En las formas severas, los nódulos pueden unirse en la profundidad formando trayectos que pueden ser sinuosos y expresarse en la superficie cutánea con múltiples bocas de salida.
- Quistes: son poco frecuentes y se observan en formas severas de acné. Su tamaño puede alcanzar varios centímetros de diámetro. Evolucionan con cicatriz.
- Máculas: suelen ser residuales, posinflamatorias. Pueden ser eritematosas en fototipos bajos, o pigmentadas en pieles más oscuras.
- Cicatrices: surgen a partir de lesiones inflamatorias en casos severos de difícil manejo o en quienes no recibieron tratamiento oportuno. Tienen gran impacto en la calidad de vida de los pacientes. Según el tamaño y la profundidad, se clasifican en maculosas o planas, atróficas, hipertróficas y queloides.
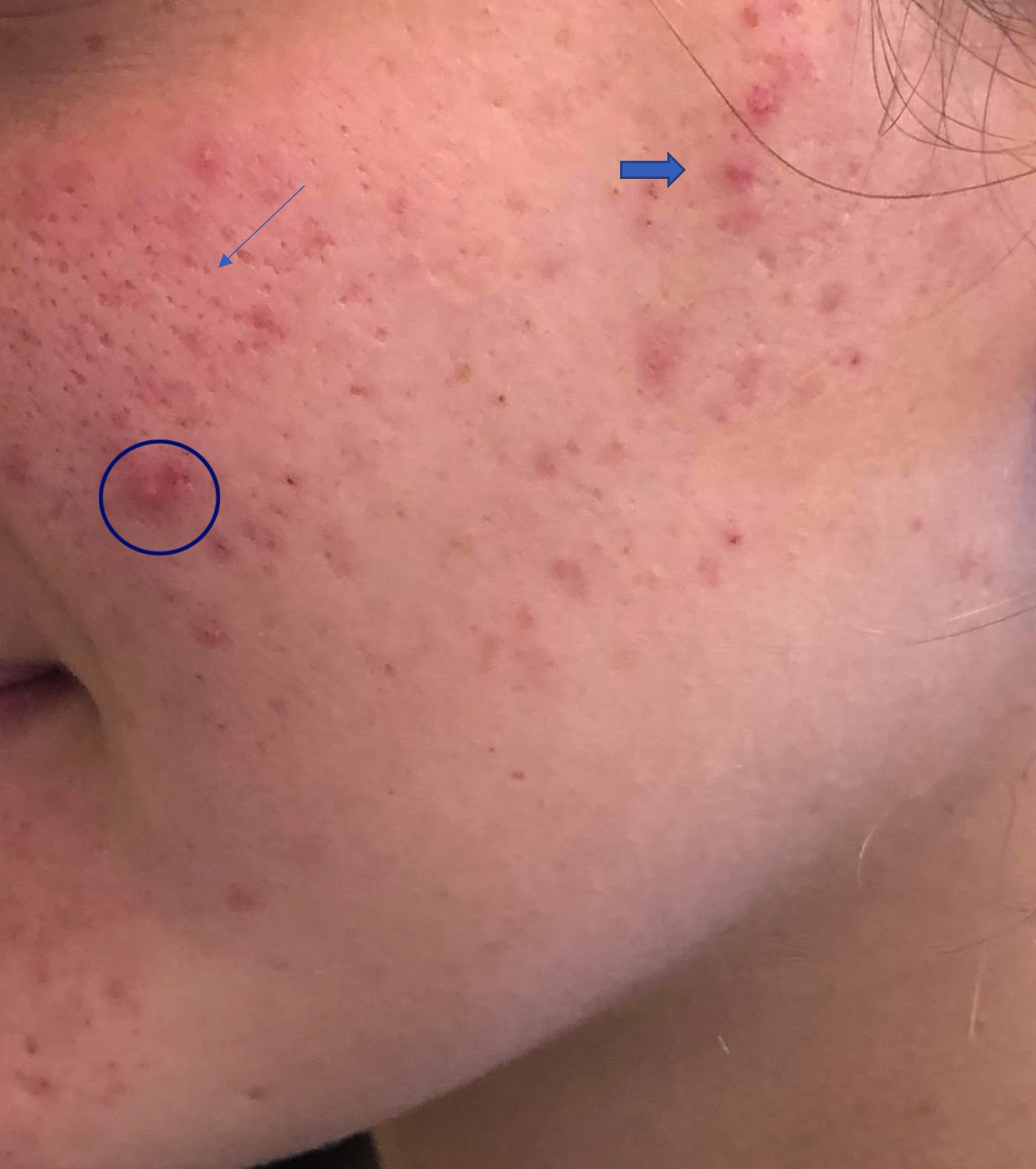
Foto 1. Múltiples comedones en mejillas (flecha fina) con algunas pápulas eritematosas (flecha gruesa) y aisladas pústulas (arco)

Fotos 2a y 2b. Múltiples pápulas eritematosas, pústulas (dos flechas), nódulos (arcos) que se evidenciaban mejor a la palpación y una costra hemática (flecha gruesa).
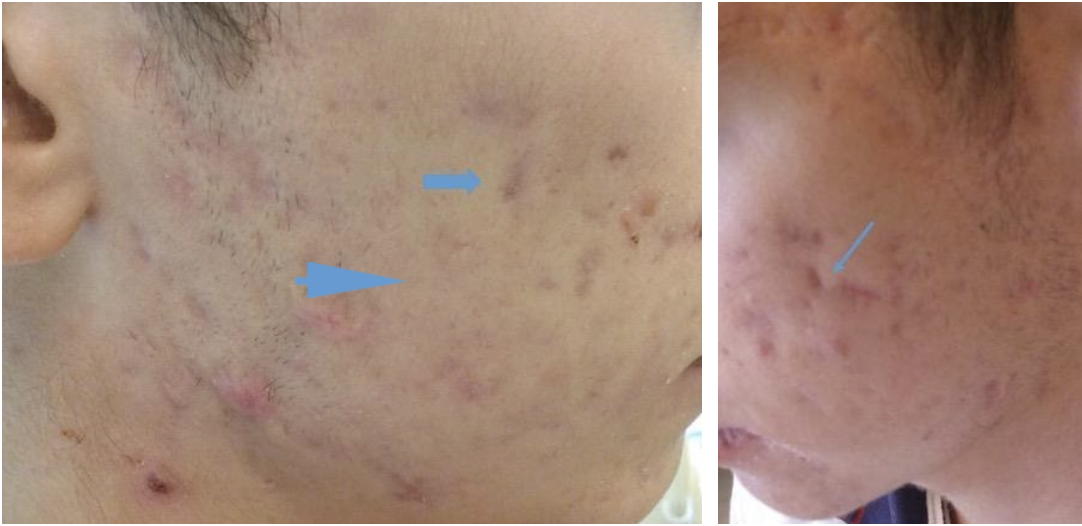
Fotos 3a y 3b: Paciente de las fotos 2a y 2b luego del tratamiento completo con isotretinoína. Puede notarse la ausencia de lesiones inflamatorias. Se observan cicatrices planas (flecha gruesa) y atróficas deprimidas (flecha fina).
Formas especiales de acné
ACNÉ CONGLOBATA
Forma inflamatoria, crónica y severa de acné nodular. Si bien puede presentarse en ambos sexos, es más prevalente en hombres, de 18 a 30 años. Las lesiones exceden la localización típica del acné y afectan cuello, miembros superiores, tórax, abdomen, glúteos, axilas, ingles y periné. El término conglobatasignifica «forma de masa redonda o pelota».
Clínicamente, combina comedones con múltiples orificios, pápulas, pústulas, nódulos, abscesos y cicatrices. Muchas de estas lesiones se vuelven muy inflamatorias, dolorosas, con tendencia a la supuración con un olor fétido característico. Suelen curarse con cicatrices atróficas o deprimidas. El acné conglobata puede acompañarse de anemia normocítica normocrómica, leucocitosis leve y aumento de la eritrosedimentación.
El manejo de estos pacientes es complejo, y los resultados no suelen ser persistentes. Se combinan terapias como antibióticos por vía oral, corticoides intralesionales o sistémicos, debridamiento quirúrgico o el empleo de isotretinoína, que se asocia al inicio con corticoides sistémicos para evitar la exacerbación.
ACNÉ FULMINANS
Forma aguda y grave de acné nodular que se acompaña de síntomas sistémicos. Afecta con frecuencia a hombres adolescentes. Comienza de forma repentina con pústulas, placas inflamatorias, tractos sinuosos dolorosos a la palpación, que evolucionan a úlceras necróticas y purulentas que luego forman costras hemorrágicas y cicatrices residuales. Suele afectar tórax, hombros y tercio superior del dorso. No es frecuente el compromiso facial, ni la presencia de comedones, pápulas, pústulas ni quistes.
Es característica la afección del estado general, con fiebre, mialgias, astenia, anorexia, adenopatías y artralgias, con predominio de cadera y rodillas, y en menor frecuencia se ha descripto un síndrome de hiperostosis. En el laboratorio, se observa leucocitosis, anemia, eritrosedimentación acelerada y hematuria microscópica.
La etiología del acné fulminans se desconoce; se lo relaciona con el hiperandrogenismo, con una predisposición genética y autoinmune. Se ha visto también su desarrollo en el inicio del tratamiento del acné severo con isotretinoína.
ACNÉ DEL ADULTO
Se manifiesta luego de los 23 a 25 años. Se divide en dos subtipos: el acné persistente, que continúa desde la adolescencia, y el acné de comienzo tardío, donde aparecen lesiones inflamatorias luego de la pubertad sin historia previa de enfermedad.
El acné de comienzo tardío se caracteriza por pápulas y pústulas que se localizan de forma típica en la región del mentón y el área perioral. Las lesiones empeoran durante el período menstrual, con mayor relación con el ciclo menstrual de la que se presenta en mujeres con acné persistente.
En cuanto a la etiología, el hiperandrogenismo tiene un rol central y en algunos pacientes suelen apreciarse otros signos de hiperandrogenismo clínico; la oligomenorrea es una de las primeras y más importantes manifestaciones. Como otras causas, se encuentran productos cosméticos, fármacos, exposiciones ambientales. Se discute la relación de la severidad del acné con el estrés y el tabaquismo.
SÍNDROMES CON ACNÉ
El acné puede formar parte de algunos síndromes: PAPA (artritis séptica, pioderma gangrenoso y acné conglobata), SAPHO (sinovitis, acné, hiperostosis y osteítis), PASH (pioderma gangrenoso, acné e hidradenitis supurativa) y PAPASH (artritis, pioderma gangrenoso, acné e hidradenitis supurativa).
Diagnósticos diferenciales
El diagnóstico del acné vulgar es fundamentalmente clínico. Se necesita un examen semiológico minucioso y una historia clínica detallada para diferenciarlo de otras entidades y erupciones acneiformes, por lo que debe precisarse la edad de presentación, morfología y localización de las lesiones.
Las erupciones acneiformes (tabla 2) suelen asociarse con la ocupación y hábitos del paciente, la administración de fármacos o terapias alternativas y ciertos factores exógenos desencadenantes.
Tabla 2. Erupciones acneiformes
| Erupción acneiforme | Características |
| Inducida por fármacos | Súbita erupción de pápulas y pústulas. Se debe interrogar por fármacos recetados y suplementos. Corticoides, litio, esteroides anabólicos, isoniacida, inhibidores del receptor del factor de crecimiento epidérmico (EGFR, por su sigla en inglés). |
| Ocupacional, cosmética y «acné pomada» | Comedones, pápulas y pústulas debidos a exposición laboral a sustancias insolubles, como aceites, derivados del petróleo, hidrocarburos y derivados del alquitrán de hulla, que obstruyen los folículos. Se llama «acné pomada» al que se da por productos para el cuidado del pelo. |
| Cloracné | Comedones y quistes amarillos que aparecen en la región malar, retroauricular, axilas y escroto. Se da por exposición sistémica a hidrocarburos aromáticos clorados que son absorbidos de forma percutánea, por inhalación o ingestión. |
| Mecánico | Principalmente, comedones que aparecen como secundarios a la obstrucción repetida de forma mecánica y por fricción de los folículos pilosebáceos. Por ejemplo, el roce producido por cascos, cinturones, collares; en axilas, por el uso de muletas durante un tiempo prolongado; el del cuello del violinista. |
| Tropical | Acné noduloquístico muy inflamatorio en tronco y nalgas que aparece frente a exposición a temperaturas extremadamente altas. |
| Por radiación | Pápulas símil comedones en áreas expuestas a radiaciones ionizantes terapéuticas. |
| Pseudoacné del surco nasal | Formación de quistes y comedones agrupados de forma lineal horizontal en el tercio inferior de la nariz que anatómicamente corresponde a la separación del cartílago alar y el cartílago triangular. Aparecen en la infancia tardía, antes del inicio de la pubertad. |
| Granuloma aséptico facial idiopático | Nódulo indoloro único en mejillas de niños pequeños (3,5 años en promedio); con menos frecuencia, lesiones múltiples. Se cree que puede ser un tipo de rosácea infantil. Suele remitir espontáneamente luego de 1 año. |
| Comedones flexurales infantiles | Comedones con doble apertura en axilas y con menos frecuencia en ingles, que aparecen en niños pequeños (6 años en promedio). No guardan relación con el acné, la pubertad precoz o la hidradenitis supurativa. |
La rosácea se caracteriza por la presencia de eritema transitorio (flushing) o permanente, pápulas, pústulas y telangiectasias. La ausencia de comedones es característica y clave en el diagnóstico. La incidencia es mayor en mujeres, en fototipos bajos, entre la tercera y la sexta década de la vida. En etapas avanzadas, puede desarrollar fimas, como el rinofima, más frecuente en hombres. Se debe tener en cuenta que el acné y la rosácea pueden superponerse.
La dermatitis seborreica se manifiesta como lesiones eritematoescamosas en cara, con predominio de pliegues nasolabiales, entrecejo y línea de implantación del cuero cabelludo.
La psicosis de la barba es una entidad poco frecuente, con mayor incidencia en afroamericanos, que se presenta como pápulas y pústulas eritematosas en la región de la barba. Como complicación suele presentar cicatrices hipertróficas.
La elastoidosis a quistes y comedones, conocida como «enfermedad de Favre-Racouchot», afecta en su mayoría a hombres mayores y se caracteriza por numerosos comedones abiertos, agrupados en áreas cigomáticas, periorbitaria y nasal. Aparece por daño solar crónico, con intensa elastosis solar en estas regiones.
Las pápulas y pústulas foliculares del acné vulgar deben diferenciarse de las foliculitis. Estas suelen presentar lesiones monomorfas, sin comedones. Pueden estar desencadenadas por diferentes agentes, por lo que existen distintas variantes: estafilocócicas (tanto S. aureus como S. epidermidis), las producidas por bacterias gramnegativas, la foliculitis eosinofílica (más frecuente en pacientes afectados por el virus de la inmunodeficiencia humana) y las producidas por otros microorganismos como Cándida, Demodex folliculorum y Pityrosporum, entre otros.
Existe un tipo de foliculitis necrótica, antes llamada «acné necrótico», que aparece en mujeres entre 30 y 60 años, como pápulas y pústulas pruriginosas en cuero cabelludo, cara y cuello, que tienden a formar costras hemorrágicas y cicatrices deprimidas.
La dermatitis perioral, que suele aparecer en mujeres de entre 25 y 40 años, se presenta como eritema pruriginoso leve, pápulas monomorfas y escasas escamas finas con distribución peribucal, y con menor frecuencia alrededor de nariz y ojos.
Algunos tumores cutáneos benignos de localización facial pueden confundirse con lesiones de acné, como los quistes de millium, que son quistes epidérmicos pequeños frecuentes, que se ven como lesiones blanquecinas en el área periorbitaria, permanecen estables y no evolucionan a lesiones inflamatorias, los angiofibromas, tricoepiteliomas, siringomas y los quistes eruptivos.
Tratamiento
A fin de diseñar un plan de tratamiento adecuado para el paciente, es necesario recabar una historia clínica y un examen físico exhaustivo del paciente, detallar medicación concomitante, terapias previas realizadas, y, en las mujeres, interrogar sobre el ciclo menstrual y el uso de métodos anticonceptivos a fin de determinar posibles influencias hormonales.
Se debe definir el tipo (comedoniano, papulopustuloso, nodular, conglobata/fulminante) y el grado de acné (leve, moderado, severo), así como el tipo de piel, ya que en pacientes con piel predominantemente grasa se prefieren los productos más secos, como geles o lociones, y en quienes tienen piel seca se recomienda el uso de cremas.
El tratamiento del acné se define según el tipo de lesión y el grado de severidad (tabla 3).
Tabla 3: Tratamiento de acné según tipo de lesión y severidad
| Leve | Moderado | Grave | ||||
| Comedónico | Papulopustuloso | Papulopustuloso | Nodular | Conglobata/ Fulminante | ||
| 1ra. elección | RT | PB +/- AT*1 RT + AT | AO*2 + RT +/- PB RT + PB +/- AT | AO*2 + RT +/- PB | Isotretinoína oral (+/- GC vía oral, al inicio) | |
| 2da. elección | Otros retinoides Ác. salicílico Ác. azelaico | Rotar el AT o RT:
| Rotar AO*3 Agregar Ác. azelaico | Isotretinoína oral Otro AT*2 + otro RT +/- PB /Ác. azelaico | AO (altas dosis) + PB Dapsona oral | |
| Opción en mujeres | ACO / Antiandrógeno | |||||
| Procedimiento posible | Extracción de comedones | Extracción de comedones | Extracción de comedones GC intralesionales | GC intralesionales | ||
| En casos refractarios | Descartar foliculitis por gramnegativos | Descartar foliculitis por gramnegativos Evaluar: alteración suprarrenal u ovárica en mujeres, uso de esteroides anabólicos | ||||
RT: retinoides tópicos; PB: peróxido de benzoílo; AT: antibiótico tópico; AO: antibiótico oral
AT*1: antibióticos tópicos (clindamicina, eritromicina)
AO*2: antibióticos orales (tetraciclina y sus derivados: doxiciclina, minociclina, limeciclina)
AO*3: otros antibióticos orales (azitromicina, trimetoprima-sulfametoxazol)
GC: glucocorticoides
TRATAMIENTOS TÓPICOS
Retinoides tópicos
Su mecanismo de acción se debe a la normalización de la queratinización folicular y la mejoría en la adherencia de los corneocitos, lo que permite la eliminación de comedones y la prevención de su formación. Además, tienen efecto antiinflamatorio, por lo que podrían usarse como monoterapia en casos leves. El uso simultáneo de retinoides con peróxido de benzoílo (PB) o antibióticos tópicos (AT) permite una mejor penetración de estos últimos, por lo que se considera que la combinación aumenta su eficacia. Las opciones disponibles son el adapalene, tretinoína, y, en algunos países, tazaroteno e isotretinoína. Existen productos donde se combina tretinoína o adapalene con clindamicina, o adapalene con PB. La tretinoína es inactivada por el PB, por lo que no se recomienda su combinación.
El principal efecto adverso es la irritación local, con eritema, xerosis y descamación, que es mayor al comienzo durante las primeras 2 a 4 semanas y mejora al continuar el uso. Se recomienda la utilización al inicio en noches alternas o cada 2 o 3 noches. Es importante considerar que la piel irritada o descamada es más susceptible a las radiaciones solares, por lo que se aconseja el uso concomitante de protector solar.
Los retinoides están contraindicados durante el embarazo.
Peróxido de benzoílo y otros agentes antibacterianos
El PB es un agente bactericida que interviene en la etiopatogenia del acné por su capacidad de neutralizar a C. acnes en el folículo y por tener actividad comedolítica leve. Se emplea en concentraciones que van desde el 2,5 al 10 % y en diversas presentaciones, como jabón, loción, gel, crema y espuma, y se usa en combinación con otros AT, como clindamicina y eritromicina, o con adapalene. No se ha descripto resistencia microbiana.
El ácido azelaico se usa para el tratamiento de acné en crema al 20 %. Tiene acción antiinflamatoria y mejora la queratinización folicular, por lo que es comedolítico; se aplica dos veces al día y tiene menor poder irritativo que los retinoides.
Los geles de dapsona al 5 a 7,5 % son otra opción disponible.
Otras opciones por vía tópica
El ácido salicílico es un agente comedolítico y antibacteriano que se usa en distintas concentraciones y presentaciones, como lociones, geles, cremas y productos de limpieza.
TRATAMIENTOS POR VÍA ORAL
Antibióticos
Se usan, sobre todo, los derivados de la tetraciclina, como la doxicilina, la minociclina y la limeciclina, y, en menor medida, macrólidos y azitromicina. Estos fármacos se indican en ciclos que duran entre 3 a 6 meses en el tratamiento del acné inflamatorio moderado a severo, ya que tienen capacidad antiinflamatoria intrínseca y, a la vez, inhiben el crecimiento del C. acnés, por lo que se reduce también la inflamación mediada por bacterias.
Isotretinoína
La isotretinoína es un retinoide, derivado de la vitamina A, que fue aprobado por la FDA en 1982 para el tratamiento del acné noduloquístico; hoy en día, su uso está muy difundido como tratamiento del acné de moderado a severo, en casos en los que hayan fracasado los tratamientos de primera línea o cuando es imperativo prevenir las secuelas físicas y emocionales. Se indica también para acné conglobata, fulminante y noduloquístico, foliculitis por bacterias gramnegativas, rosácea, hidradenitis supurativa, lesiones cutáneas malignas y premalignas, y en dermatosis causadas por trastornos en la queratinización, como en las ictiosis y la enfermedad de Darier.
Se considera un tratamiento de alta eficacia, ya que actúa directamente en los componentes etiopatogénicos del acné, disminuye la secreción sebácea, inhibe el crecimiento del C. acnes y la inflamación mediada por este, y se postula también su acción sobre la queratinización folicular.
Se indica una dosis total acumulada de 120 a 150 mg/kg, por lo general de 0,5 a 1 mg/kg/día; se toma con alimentos grasos para mejorar la absorción intestinal. Durante el primer mes, en ocasiones, se indican dosis menores o el inicio conjunto con corticoides por vía oral, para evitar un empeoramiento por la medicación. Como resultado, se espera remisión completa y duradera de meses a años. Dado que retrasa el proceso de cicatrización, se recomienda dejar pasar entre 6 y 12 meses para el tratamiento de las secuelas cicatrizales. El principal efecto adverso es la teratogenicidad, por lo que la paciente debe ser extensamente advertida de la contraindicación absoluta de embarazo durante el tratamiento y hasta un mes posterior a su finalización.
Varios efectos adversos son dosisdependientes e impactan en la piel y las mucosas; queilitis, xerosis generalizada, fragilidad cutánea y sequedad de mucosa oral, nasal y ocular entre los más frecuentes, y otros, como brotes de acné tipo fulminans, paroniquia e infecciones cutáneas, alteraciones hepáticas (elevación sérica de transaminasas), elevación del colesterol y/o los triglicéridos, e impacto en el sistema musculoesquelético, como mialgias y elevación sérica de la creatinquinasa (CPK).
Tratamiento hormonal
En mujeres con resistencia a las terapias habituales, pueden usarse los fármacos antiandrogénicos como tratamiento de segunda línea y es posible obtener resultados muy eficaces, más allá de que los andrógenos se encuentren elevados en sangre o no. Con el fin terapéutico como antiacné se pueden indicar anticonceptivos orales combinados (un estrógeno y un progestágeno con acción androgénica débil o con acción antiandrogénica), que actúan tanto en el ovario como en las glándulas suprarrenales bloqueando la producción de andrógenos, que son el principal estímulo en la glándula sebácea.
OTRAS TERAPIAS
La extracción de comedones mejora el aspecto de la piel y la eficacia del tratamiento tópico. Siempre debe hacerse en perfectas condiciones de higiene y por personal idóneo. En el acné noduloquístico, puede indicarse infiltración con triamcinolona.
Puntos clave
- Enfermedad inflamatoria crónica, multifactorial, que afecta a la unidad pilosebácea.
- Pico de incidencia en adolescentes (85 %).
- Clínicamente, se caracteriza por presentar comedones, pápulas, pústulas y nódulos.
- Se describen 4 factores etiopatogénicos que se relacionan entre sí y que se encuentran bajo influencias de los andrógenos:
- Alteración en la queratinización: hiperproliferación epidérmica folicular
- Exceso en la producción de sebo por la glándula sebácea
- Liberación de mediadores inflamatorios
- Colonización y actividad de Propionibacterium acnes
- El diagnóstico es clínico.
- El tratamiento combina terapias tópicas y sistémicas, como antibióticos con efecto antiinflamatorio y retinoides.
Hiperandrogenismo
Definición
Se conoce como «hiperandrogenismo» a aquellas circunstancias en las cuales la acción biológica de los andrógenos está aumentada.
Puede deberse a distintas etiologías:
- Aumento en la producción endógena (procedente de distintos orígenes: suprarrenales, gónadas, y tejidos periféricos, como piel, músculo y tejido adiposo)
- Aumento de la biodisponibilidad (reducción de la proteína transportadora, SHBG)
- Bloqueo de su transformación en estrógenos (carencia de P-450 aromatasa)
- Aumento de la sensibilidad periférica a los andrógenos
- Administración exógena de andrógenos
La piel es uno de los órganos diana de los andrógenos, y las principales manifestaciones cutáneas del hiperandrogenismo pueden agruparse bajo el acrónimo SAHA: Seborrea, Acné, Hirsutismo, Alopecia.
Para referirse a la combinación de hiperandrogenismo, resistencia a la insulina y acantosis nigricans, se utiliza la sigla en inglés HAIR-AN.
Otras manifestaciones importantes que deben tenerse en cuenta son las alteraciones menstruales, la resistencia a la insulina, la obesidad, la dislipemia y el impacto psicológico que implica esta patología.
Etiopatogenia
Los principales andrógenos en la mujer premenopáusica son la dehidroepiandrosterona (DHEA) y su forma sulfatada (DHEA-S), androstenediona, testosterona y dihidrotestosterona (DHT). Esta última hormona es el andrógeno más potente (figura 1) y es responsable de provocar la alopecia androgenética y el hirsutismo. Se produce por conversión de la testosterona mediante la enzima 5-α-reductasa de tipo 2 en los folículos pilosos del cuero cabelludo, barba y tórax. La 5-α-reductasa de tipo 1, en cambio, se localiza en glándulas sebáceas y está en gran parte implicada en la etiopatogenia del acné.
La androstenediona se considera como el marcador de los andrógenos producidos en los ovarios. En cambio, la DHEA y DHEA-S son marcadores de origen suprarrenal; tienen actividad androgénica débil per se, pero, debido a que se encuentran en grandes concentraciones, en los tejidos periféricos, con una alta conversión a andrógenos más potentes, pueden contribuir de forma significativa en el proceso de virilización.
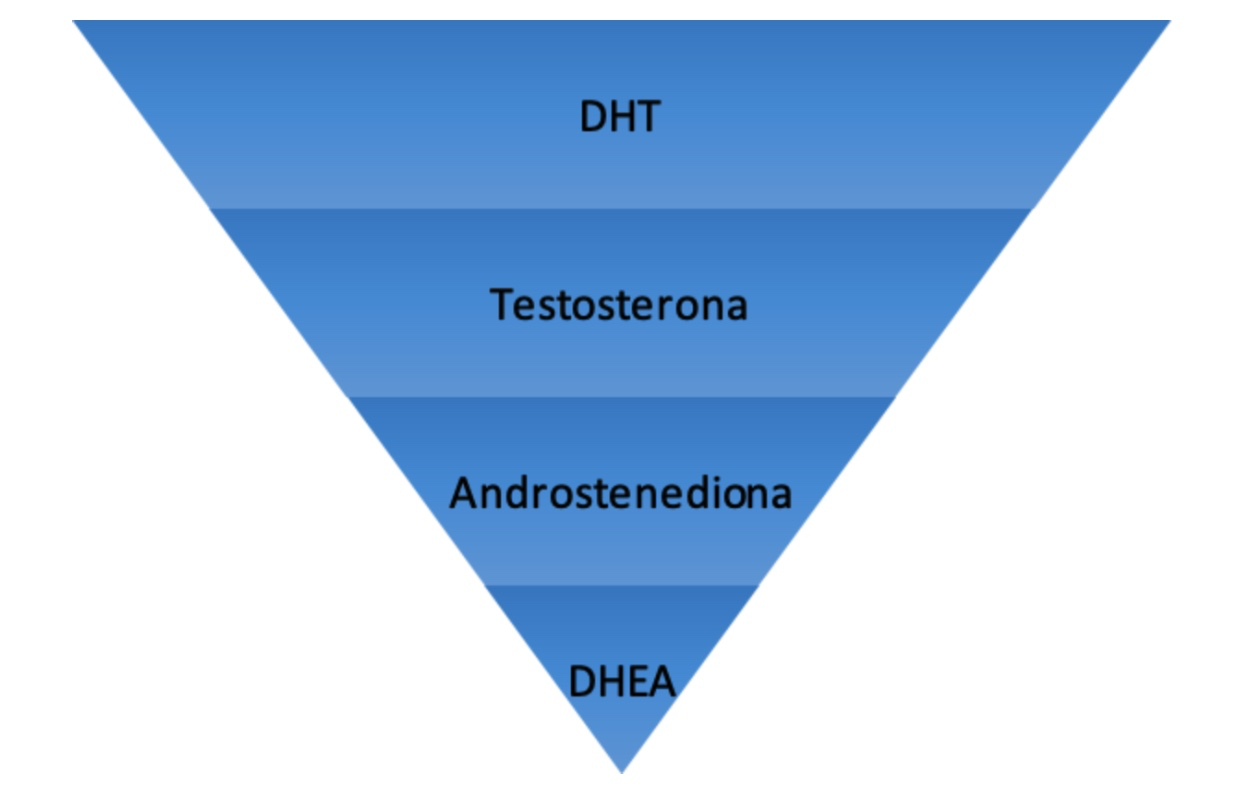
Figura 1. Poder androgénico de las hormonas
Diagnóstico
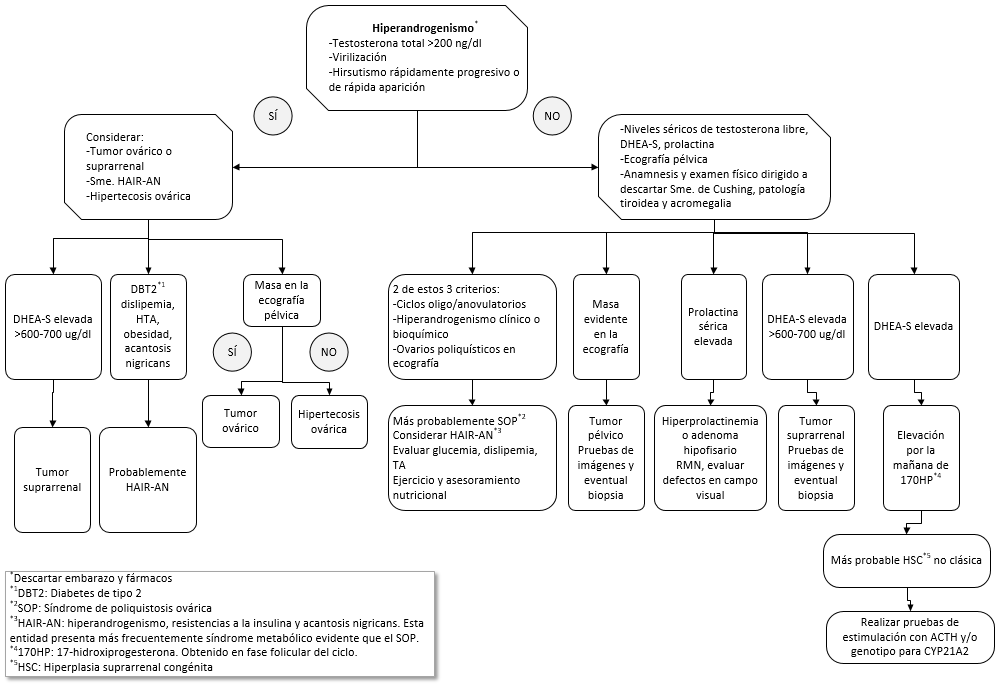
Frente a una mujer premenopáusica con hiperandrogenismo, debemos realizar una evaluación completa que incluya tanto los signos y síntomas clínicos como los exámenes complementarios: estudios por imágenes —ecografía para evaluar ovarios y RMN con contraste para estudio de hipófisis— y laboratorio completo (tabla 4), a fin de arribar a la causa del exceso/mayor efecto de los andrógenos. Se habla de «mayor efecto», ya que puede existir el hiperandrogenismo sin hiperandrogenemia, en donde los niveles séricos son normales, pero hay un aumento de la afinidad a nivel del receptor periférico. En la figura 2, se muestra un algoritmo de evaluación del hiperandrogenismo.
Tabla 4. Laboratorio para evaluar hiperandrogenismo. Debe tenerse en cuenta la fase del ciclo menstrual en que se realiza el estudio. En caso de estar tomando anticonceptivos orales, estos deben suspenderse como mínimo 3 meses antes de la realización del estudio
| Evaluar | Comentario |
| LH y FSH | Niveles elevados de LH y normales de FSH con una relación LH/FSH >2,5 sugieren el diagnóstico de síndrome de ovario poliquístico (SOP) |
| Progesterona | De utilidad frente al SOP. Se solicita en los días 14-16 del ciclo para saber si fue un ciclo anovulatorio |
| 17 OH progesterona | Déficit de 21 hidroxilasa |
| DHEA | Hiperandrogenismo suprarrenal |
| DHEA-S | Nivel moderado indica hiperandrogenismo suprarrenal; muy elevado sugiere tumor suprarrenal |
| Testosterona total, libre y biodisponible | Tumor suprarrenal e hiperplasia suprarrenal congénita (HSC) |
| Insulina | Su aumento disminuye la SHBG, por lo que se incrementa la testosterona libre. Evaluar además la relación glucosa-insulina |
| Prolactina | Hiperprolactinemia (adenoma secretor de hipófisis, fármacos como causa secundaria) |
| TSH | Descartar hipotiroidismo |
| Globulina ligadora de hormonas sexuales (SHBG) | Su variación plasmática regula la biodisponibilidad de la testosterona, la DHT y el estradiol |
| Cortisol | En aumento junto con andrógenos, sugiere Cushing o tumor suprarrenal. Hipercortisolismo aislado sin clínica indica resistencia al cortisol |
| Δ-4-Androstenediona | Hiperandrogenismo ovárico |
| 3-α-androstenediol glucorónido | No es una prueba de cribado, es un metabolito de la DHT y sirve en especial para el hirsutismo. |
Figura 2. Algoritmo de evaluación del hiperandrogenismo
Tratamiento
Dado que el hiperandrogenismo responde a diversas etiologías, existen múltiples tratamientos descriptos según su causa y severidad. Si la paciente presenta signos clínicos leves con ausencia de alteraciones bioquímicas en el laboratorio, se elegirán tratamientos tópicos. Cuando nos encontramos frente al hiperandrogenismo más severo o extenso, se indicará un tratamiento sistémico.
ANTICONCEPTIVOS ORALES (ACO) COMO ANTIANDRÓGENOS Y REGULADORES DEL CICLO
Suele combinarse etinilestradiol con un progestágeno de baja androgenicidad o con carácter antiandrogénico, como la drospirenona o el acetato de ciproterona. Estos se caracterizan por inhibir la síntesis ovárica de andrógenos y aumentar los niveles de las globulinas de unión a las hormonas sexuales, con lo cual desciende la concentración de los andrógenos libres. Debe evitarse el uso de ACO en tabaquistas o mujeres con riesgo aumentado de hipercoagulabilidad y trombosis.
ANTIANDRÓGENOS
El principal efecto adverso de los antiandrógenos durante un embarazo es la feminización de un feto masculino, por lo que es necesario advertir a la paciente para que no quede embarazada hasta un mes posterior a la finalización del tratamiento.
- Espironolactona: es un antagonista de la aldosterona. Se indican de 100 a 200 mg/día, que se dividen en dos tomas. Está contraindicada en mujeres con insuficiencia renal aguda y con hiperpotasemia.
- Drospirenona: es un derivado de la 17-α-espironolactona. Se indican 3 mg/día durante un ciclo de 21 días, en general asociada a etinilestradiol. No causa ganancia de peso.
- Flutamida: es un antiandrógeno no esteroideo que se indica en dosis de 62,5 a 125 mg/día.
- Inhibidores de la 5-α-reductasa, como el finasteride (categoría X en el embarazo): inhibe la conversión de la testosterona en DHT. No afecta la producción de los precursores de los andrógenos en la hipófisis o en las adrenales.
AGONISTAS DE LA HORMONA LIBERADORA DE GONADOTROFINAS (GNRH)
El acetato de leuprolide se indica en una dosis de 3,75 mg IM cada 28 días. Luego de 6 meses de uso, se suprime la función hipofisaria y gonadal a través de una reducción de los niveles de LH y FSH. Con su uso prolongado, más allá de los 6 meses, también disminuyen los esteroides ováricos, la androstenediona y la testosterona.
FÁRMACOS QUE DISMINUYEN LA RESISTENCIA A LA INSULINA
La metformina se utiliza en casos de SOP y de HAIR-AN. Tiene la capacidad de aumentar la captación periférica de glucosa y reducir su absorción intestinal. Se indican 850-1700 mg/día. Como efecto adverso trae intolerancia gastrointestinal.
Otros fármacos utilizados, en menor medida que la metformina, para disminuir los niveles de resistencia a la insulina son las tiazolidinedionas.
GLUCOCORTICOIDES
Se indican en el caso de hiperplasia suprarrenal. Se utiliza la hidrocortisona en niños, o la dexametasona o prednisona en adolescentes y adultos. Se prescribe una toma nocturna para lograr la inhibición del eje.
Frente a un caso de hiperprolactinemia, se requiere siempre evaluación conjunta con endocrinología. Para su tratamiento, se indican agonistas del receptor de dopamina que lleva a la supresión de la producción hipofisaria de prolactina; se utilizan la cabergolina o la bromocriptina.
En cuanto a la clínica del hiperandrogenismo cutáneo, en la sección previa se describieron el acné y la seborrea, por lo que nos centraremos en el hirsutismo y la alopecia androgenética.
Hirsutismo
DEFINICIÓN Y ETIOPATOGENIA
Se conoce con el término hirsutismoal crecimiento del pelo terminal con patrón de distribución masculino en la mujer (fotos 1a y 1b), en zona de la barba, periareolar, pubis, muslos, brazos y espalda. Es una entidad frecuente; en muchas mujeres, es racial o idiopático por mayor sensibilidad a andrógenos, pero existen otras causas que suelen cursar con síntomas acompañantes, por lo cual es importante la evaluación global. El origen puede ser hipofisario en el caso de acromegalia; adrenal, cuando el hirsutismo aparece en contexto de un síndrome de Cushing, un tumor virilizante o hiperplasia suprarrenal congénita (HSC); u ovárico, en el caso del SOP, en donde se presenta asociado a acné, aumento de andrógenos en sangre, irregularidades menstruales y presencia de quistes ováricos en la ecografía. En el caso de tumores virilizantes, se debe tener en cuenta que suelen presentar síntomas rápidamente progresivos y se acompañan de clitoromegalia, alopecia y cambios en la voz. El hirsutismo no solo ocasiona problemas a nivel cosmético, sino que también origina deterioro importante de la calidad de vida y de la autoestima.
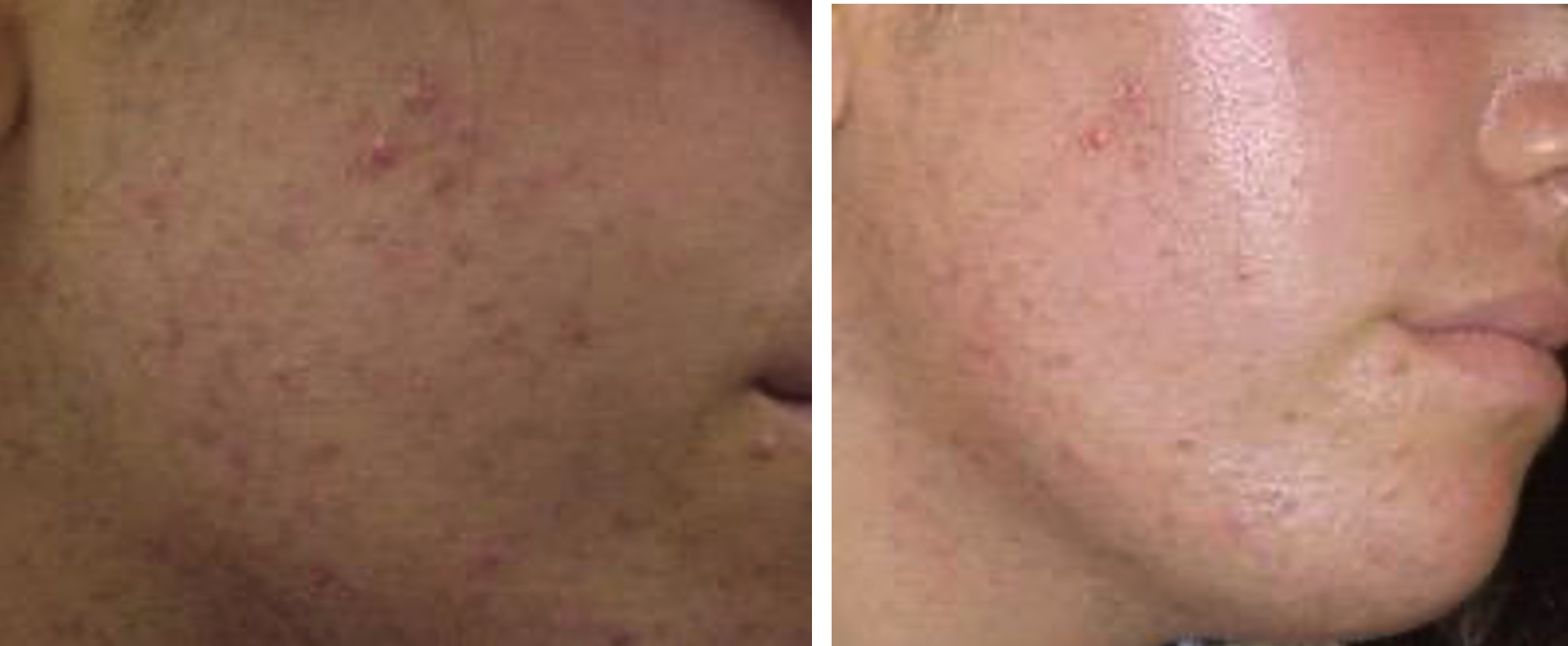 Fotos 1a y 1b. Paciente mujer adolescente con pelos negros (rasurados) en la zona de la barba. Se puede notar la presencia de pápulas, pústulas y comedones
Fotos 1a y 1b. Paciente mujer adolescente con pelos negros (rasurados) en la zona de la barba. Se puede notar la presencia de pápulas, pústulas y comedones
DIAGNÓSTICO Y CLASIFICACIÓN
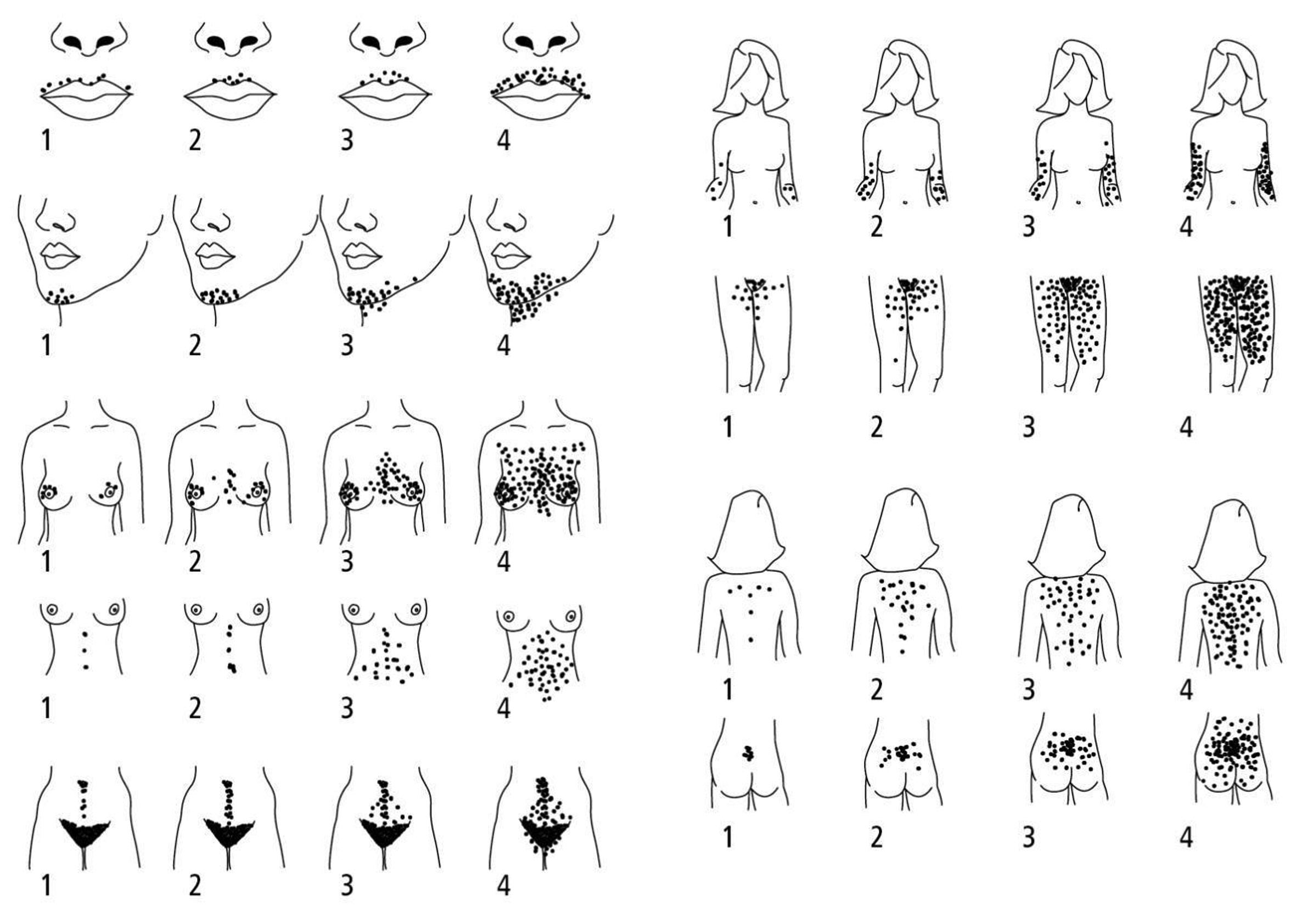
Con el objetivo de evaluar el hirsutismo, se utiliza la escala de Ferriman y Galwey (figura 3) para definir si se trata de un hirsutismo funcional (de 9 a 14 puntos) o un hirsutismo orgánico (≥15 puntos). Además, sobre la base de este mismo score, se determina la severidad de acuerdo con la clasificación de Abraham (tabla 5).
Es importante diferenciar el hirsutismo de la hipertricosis. Esta entidad es menos frecuente, se define como un aumento excesivo de pelo (terminal, velloso o lanugo) en zonas del cuerpo donde no debería estar, según edad, raza o sexo, y afecta zonas del cuerpo no dependientes de estímulos androgénicos, como tronco, cara y miembros. De acuerdo con la localización, se divide en hipertricosis localizada y generalizada. Dentro de sus causas, se encuentran los fármacos, la porfiria cutánea tarda, la anorexia nerviosa, la malignidad y malnutrición en niños.
Figura 3. Sistema de puntuación del hirsutismo de Ferriman-Gallwey
Tabla 5. Clasificación de Abraham del hirsutismo basada en la escala de Ferriman y Gallwey
| Puntuación | Clasificación |
| <8 | Normal |
| 8 a 16 | Discreto |
| 17 a 25 | Moderado |
| >25 | Importante |
TRATAMIENTO
En cuanto al tratamiento del hirsutismo, debe enfocarse siempre en tratar la causa subyacente. Para el manejo sintomático, se indica depilación tradicional, afeitado, blanqueamiento (con peróxido de hidrógeno al 6 a 12 % o solución de amoníaco al 20 %) y depilación láser o con luz pulsada intensa, si bien los resultados no son muy satisfactorios. Pueden emplearse antiandrogénicos, como el acetato de ciproterona, asociado a etinilestradiol. En el caso del SOP, se recomienda el uso de metformina y espironolactona. Para el hirsutismo facial, la FDA aprobó la eflornitina en crema (10 a 15 %), un agente inhibidor de la ornitina descarboxilasa en los folículos pilosos, con lo cual se reduce el crecimiento del pelo.
Alopecia androgenética
DEFINICIÓN Y ETIOPATOGENIA
Es una alopecia no cicatrizal, dependiente de andrógenos, predispuesta genéticamente, que representa el tipo más frecuente de alopecia, tanto en hombres como en mujeres. Clínicamente, se caracteriza por una reducción en la densidad de los pelos terminales en el cuero cabelludo en donde hay miniaturización de los folículos pilosos, por lo que el pelo terminal se convierte en vello.
La etiología de la alopecia androgenética (AAG) no se conoce con certeza. En hombres, se postula que se debe a una combinación de la actividad androgénica con una predisposición genética. En las mujeres, se considera que la etiología es más compleja. Entre los factores involucrados, se incluye una predisposición genética que genera una sensibilidad aumentada a la acción de los andrógenos en los folículos pilosos.
MANIFESTACIONES CLÍNICAS
Según la distribución de la alopecia, se define un patrón femenino y un patrón masculino de presentación de la AAG, si bien una mujer puede presentar un patrón masculino, y viceversa. Para caracterizar y clasificar la alopecia masculina, se utiliza la escala descripta por Hamilton y modificada por Norwood en 1975 (figura 4), que va del tipo I al VIII. En cuanto a la distribución de la alopecia androgenética femenina, en 1977, Ludwig la caracterizó como una pérdida difusa del pelo en la parte superior del cráneo, sin alteración en la línea de implantación frontal. Luego Olsen describió otro tipo de distribución, con pérdida del pelo predominantemente frontal y con una distribución «en árbol de Navidad» (figura 5).
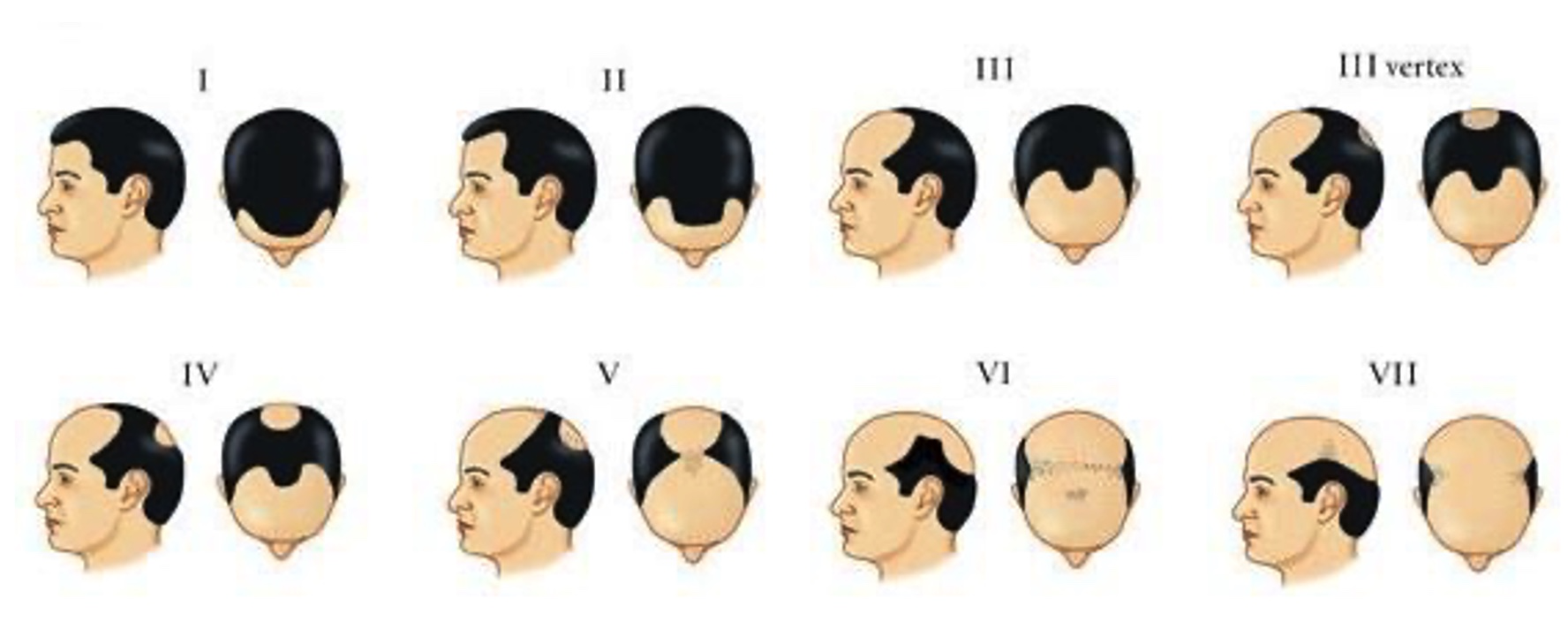
Figura 4. Escala de Hamilton-Norwood: Clasificación de la alopecia en hombres
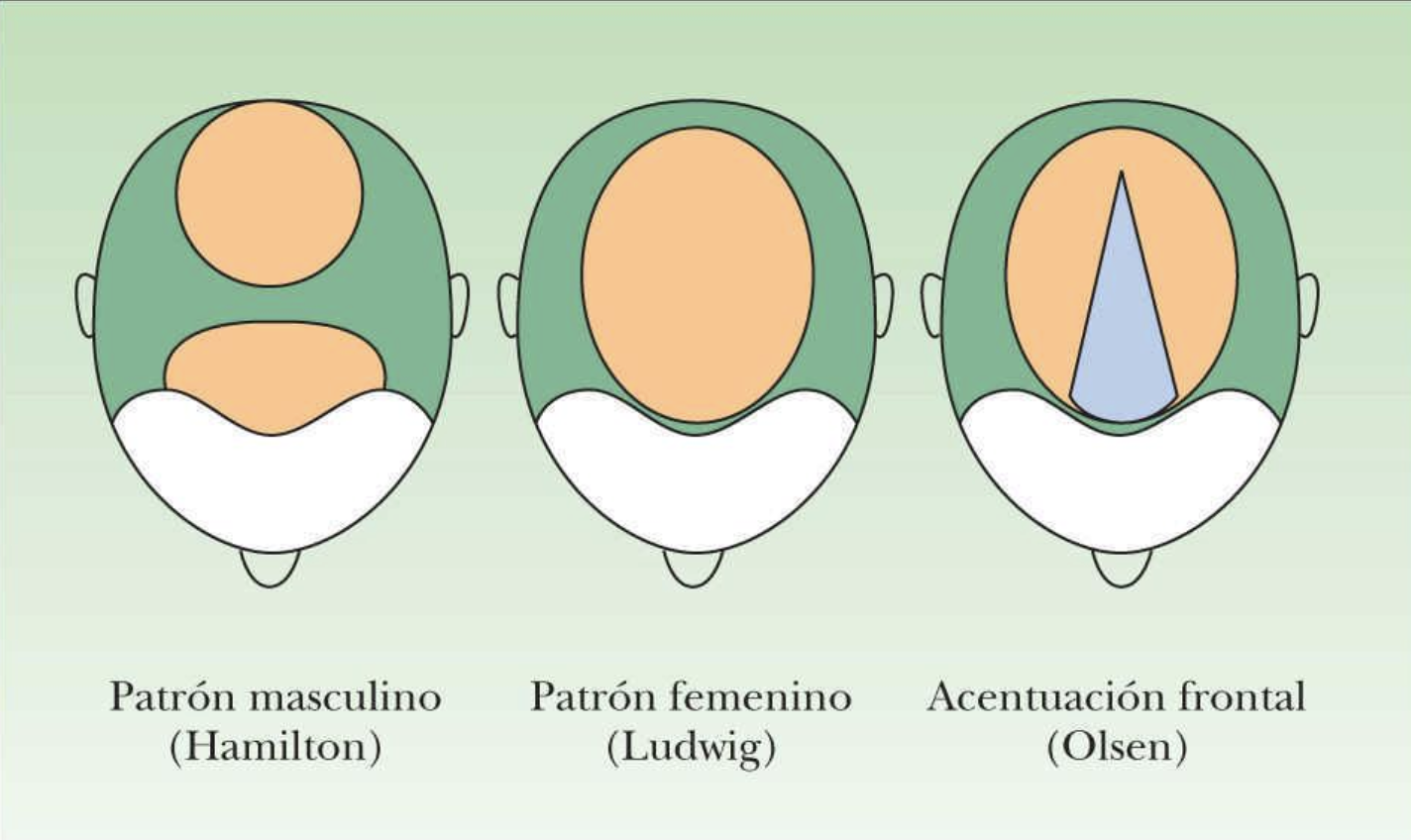 Figura 5. Distribución de la alopecia en la mujer: puede presentar un patrón masculino (Hamilton), o femenino de tipo Ludwig (difuso) u Olsen (con acentuación frontal)
Figura 5. Distribución de la alopecia en la mujer: puede presentar un patrón masculino (Hamilton), o femenino de tipo Ludwig (difuso) u Olsen (con acentuación frontal)
DIAGNÓSTICO
El diagnóstico suele ser clínico, con un examen minucioso y una anamnesis detallada. Para la evaluación cualitativa de la alopecia, así como la progresión y la evaluación del tratamiento, se sugiere tomar fotografías estandarizadas de todo el cuero cabelludo y, en especial, en la línea media. Estos son los diagnósticos diferenciales:
- Efluvio telógeno
- Alopecia areata difusa
- Tricotilomanía
- Sífilis secundaria
TRATAMIENTO
Las opciones para el tratamiento de la AAG combinan tratamientos tópicos, fármacos sistémicos, opciones quirúrgicas y el uso de pelucas y postizos.
Minoxidil
Se trata de un derivado de la piperidinopirimidina, modificador de la respuesta biológica, que resultó ser eficaz para detener la progresión de la AAG y, en ciertos casos, facilitar la regeneración capilar. Se usa en loción o espuma al 2 % en mujeres y al 5 % en hombres. Puede provocar dermatitis de contacto como efecto adverso. Es necesario esperar de 4 a 6 meses para visualizar su efecto y se considera que al año de tratamiento se observa la máxima eficacia.
Finasteride y dutasteride
El finasteride es un potente inhibidor de la 5-α-reductasa de tipo 2, mientras que el dutasteride ejerce su inhibición en la 5-α-reductasa de tipo 1 y de tipo 2. En múltiples estudios, se demostró una alta eficacia para el tratamiento de alopecia tanto en hombres como en mujeres, si bien no se encuentra aún aprobado por la FDA para su uso.
Fármacos antiandrogénicos
Son la espironolactona y el acetato de ciproterona (ver tratamiento del hiperandrogenismo). Se indican, sobre todo, cuando se evidencian otros signos clínicos de hiperandrogenismo.
Otros tratamientos propuestos
La cirugía de implante capilar es un tratamiento eficaz y permanente en ciertos pacientes seleccionados: deben tener expectativas razonables, disponer de un sector de pelo dador en una zona cosméticamente aceptable y no presentar contraindicaciones para la cirugía. Es un procedimiento que no requiere internación y debe ser realizado por expertos.
Puntos clave
- El hiperandrogenismo es la condición en la que la acción biológica de los andrógenos está aumentada; puede ser por un incremento real de los andrógenos (hiperandrogenismo central o hiperandrogenemia) o por un aumento en la sensibilidad periférica en el efector (hiperandrogenismo periférico).
- Las principales manifestaciones cutáneas son seborrea, acné, hirsutismo y alopecia.
- La androstenediona es considerada marcadora de la producción de andrógenos en ovarios, y la DHEA es el principal andrógeno suprarrenal. La testosterona es convertida por la 5-α-reductasa en dihidrotestosterona (DHT), que es el andrógeno más potente.
- Se llama «hirsutismo» al crecimiento del pelo terminal con patrón de distribución masculino en la mujer. Se evalúa mediante la escala de Ferriman-Gallwey.
- La alopecia androgenética es de tipo no cicatrizal, tiene predisposición genética y es dependiente de andrógenos. Presenta reducción en la densidad de pelos terminales con miniaturización de los folículos pilosos. Se describe una distribución de patrón femenino y otra de patrón masculino.
Bibliografía recomendada
Goldsmith LA, Katz SI, Gilchrest BA, Paller AS, Leffel D, Wolf K. Fitzpatrick Dermatología en Medicina General. 8ª edición. España: Editorial Médica Panamericana; 2014.
Kaminsky A, Flórez-White M. Acné, un enfoque global. 2ª edición. Buenos Aires: Alfaomega Grupo Editor Argentino; 2012.
Bolognia JL, Schaffer JV, Cerroni L (eds.). Dermatología, 4ª edición. Barcelona, España: Elsevier; 2018.
Dréno B, Thiboutot D (eds.). Practical Management of Acne for Clinicians: An International Consensus from the Global Alliance to Improve Outcomes in Acne. Elsevier; 2018.
Gollnick H, Cunliffe W, Berson D, Dreno B, Finlay A, Leyden JJ, Thiboutot D. Management of acne: A report from a Global Alliance to Improve Outcomes in Acne. Journal of the American Academy of Dermatology. 2003;49(1):S1-S37.
Kaminsky A, Florez‐White M, Bagatin E, Arias MI. Iberian Latin American Acne Studies Group (GILEA–Grupo Ibero‐Latinoamericano de Estudio del Acné). Large prospective study on adult acne in Latin America and the Iberian Peninsula: risk factors, demographics, and clinical characteristics. International Journal of Dermatology. 2019;58(11):1277-1282.